好醫師新聞網記者張本篤/台南報導
根據世界衛生組織WHO通報,幽門桿菌是第一類的致癌物,但是約有半數國人體內都會被驗出有此類細菌。有幽門桿菌者,罹患胃癌的機率約是1到4%,家族中若有胃癌病史者,機率會更高。醫師呼籲,一旦被驗出有幽門桿菌而且還伴隨有胃疾者,應該盡速治療,以免延誤時機。李小姐是一位四十歲左右的上班族,有一天帶著一份體檢報告到診間來,報告上顯示幽門桿菌陽性,李小姐覺得很擔心,因為她在報章雜誌上看到幽門桿菌感染會導致胃癌,而她的父親也是胃癌病患,因此到醫院尋求建議及進一步的治療。
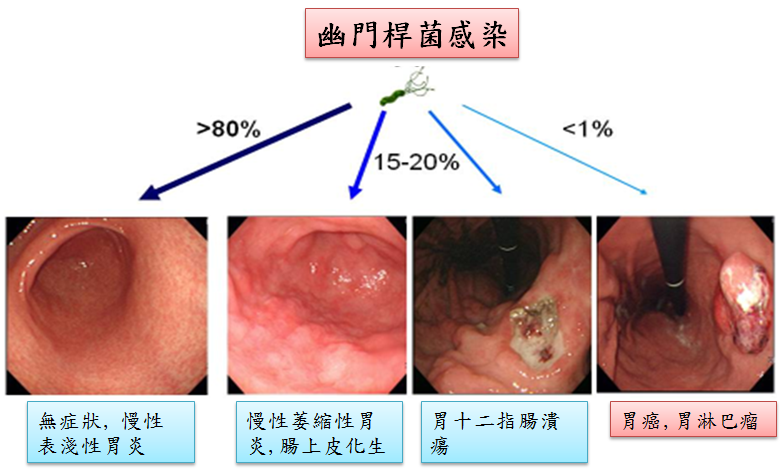
衛生福利部臺南醫院胃腸科醫師蔡郁清博士表示,幽門桿菌,顧名思義即是生長在胃部的一種革蘭氏陰性、微需氧的細菌,在1984年由兩位澳洲的學者馬歇爾與華倫共同發現幽門桿菌是胃炎及消化性潰瘍的病因,二位學者也因為這個發現而在2005年得到諾貝爾醫學獎。之後陸續的研究發現幽門桿菌也是胃部淋巴瘤及胃癌的重要風險因子。世界衛生組織亦早在1994年即宣告幽門桿菌為第一類的致癌物。一旦得到幽門桿菌感染終其一生約有1%至4%的人得到胃癌。在這之中,若有胃體部為主的發炎、胃黏膜萎縮及癌前病變如腸上皮化生,解痙多肽化生時,胃癌的風險將更增加。而我們台灣人胃幽門桿菌帶原率約為五成左右,其防治的重要性不容忽視。
蔡郁清博士指出,今年一月,由台灣消化系醫學會林肇堂理事長、台南醫院許博翔院長及台大吳明賢教授領導多位國內研究幽門桿菌首屈一指的專家學者共同合作,整合大量世界各地及台灣本土的研究成果而整理出的幽門桿菌診療共識在以刊登幽門桿菌研究為主的知名期刊“ Helicobacter”發表,而一向指引胃幽門桿菌臨床診療的馬斯垂克共識也發表了第五版,其中均認為治療幽門桿菌的感染能降低產生胃癌的風險,然而如果已經產生如腸上皮化生等癌前病變再治療的話,降低癌症風險的效果將大打折扣,這時除了幽門桿菌的除菌治療外,按照胃部病理變化的風險程度,安排後續的胃鏡追蹤也很重要。
以李小姐為例,她是胃癌病患的一等親,屬於胃癌的高風險族群,在包含我們本土的研究成果在內的多項研究均顯示胃癌病患的家屬在得到幽門桿菌後癌前病變產生的比例較高且發生較早,如腸上皮化生,在三十歲時就約有三成的胃癌病患一等親表現此一癌前病變,所以我們建議李小姐需接受胃鏡檢查評估癌前病變是否已存在。而對於像李小姐一樣的胃癌病患的家屬,了解自己是否有幽門桿菌感染並及早除菌就很重要了。
蔡郁清博士強調,除了胃癌病患的家屬及已經表現癌前病變的感染者,以下幾種情形也建議接受除菌治療:1.胃十二指腸潰瘍患者;2.胃黏膜淋巴瘤患者;3.患有萎縮性胃炎;4.經由內視鏡或外科手術切除胃癌後仍有幽門桿菌感染的人;5.本身具有強烈意願想接受除菌治療的帶菌者(需自費);6.特異性血小板缺乏紫斑症患者;7.不明原因的缺鐵性貧血;8.反覆胃部不適的患者。有這些情形的朋友們別忘了檢查一下自己是不是也是幽門桿菌的帶菌者喔。