好醫師新聞網記者吳建良/台北報導
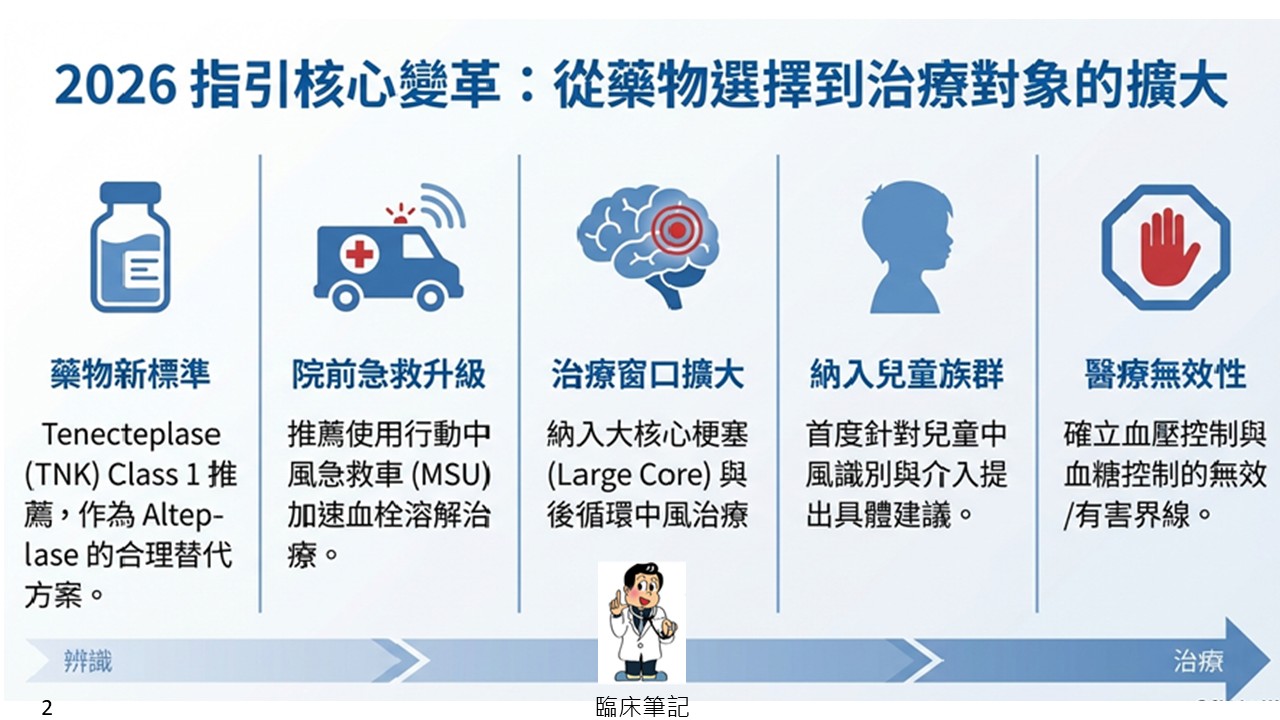
圖:林世崇醫師整理美國心臟協會2026年指引動點/林世崇提供
心臟內科林世崇醫師於臨床醫學粉專發表文章,指出最近由美國心臟協會(AHA)與美國中風協會(ASA)共同發布的2026年急性缺血性腦中風處置指引。全面更新了自2018年及2019年以來的醫療建議,旨在整合最新的臨床實證以優化病患照護流程。內容詳盡涵蓋了從院前救護車評估、靜脈血栓溶解治療、微創取栓手術到住院期間的併發症預防與早期康復計畫。指引特別強調了救治時效性,並針對血糖與血壓控制提出了新的規範,以降低治療風險並提升患者整體的預後品質。
林世崇醫師整理2026急性缺血性腦中風(AIS)早期治療的指引,列出十大重點、治療指引摘要,以及與先前指引的差異分析。
2026 年指引十大重點
1. 移動式中風急救車(Mobile Stroke Units, MSU)的效益
若資源許可,建議使用移動式中風急救車取代傳統救護車,以便為符合血栓溶解治療資格的患者進行快速診斷與治療,這能縮短治療時間並改善功能性預後。
2. 到院前轉送目的地的選擇
若缺乏完善的院際轉診機制,對於疑似大血管阻塞(LVO)的患者,指引支持直接轉送至具備動脈取栓(EVT)能力的醫院,而非僅送至最近的醫院。
3. 靜脈血栓溶解劑(IVT)的藥物選擇
在發病 4.5 小時內,指引推薦使用 Tenecteplase(TNK)或 Alteplase。多項試驗顯示 Tenecteplase 與 Alteplase 效果相當,且具有給藥便利的優勢。
4. 輕微非失能性中風的處置
對於發病 4.5 小時內且神經缺損輕微、無失能(如單純感覺症狀)的患者,不建議進行血栓溶解治療,建議優先採用雙重抗血小板治療(Dual Antiplatelet Therapy)
5. 不建議併用輔助抗血栓藥物
不建議在靜脈血栓溶解治療的同時,常規併用 Argatroban 或 Eptifibatide 等輔助抗血栓藥物,因為研究顯示這並無助益。
6. 擴大動脈取栓術(EVT)的適用範圍(大核心梗塞)
新證據支持將 EVT 擴展至核心梗塞範圍較大(Large Ischemic Core)的患者。對於影像顯示核心梗塞較大的族群,進行 EVT 仍可能有好處。
7. 基底動脈阻塞(Basilar Artery Occlusion)的治療
針對發病 24 小時內、NIHSS 分數大於等於 10 分的基底動脈阻塞患者,指引強烈建議進行動脈取栓術。
8. 新增兒童中風治療建議
指引首次納入兒童急性缺血性腦中風的介入治療建議,強調兒童中風早期識別的重要性,並支持在特定兒童患者中進行血管內治療。
9. 血糖值控制放寬
對於急性缺血性腦中風患者,不建議將血糖嚴格控制在 80 至 130 mg/dL 的範圍內,因為這並不能改善臨床結果,且會增加嚴重低血糖的風險。
10. 血壓控制的修正
在靜脈溶栓或動脈取栓後,不建議將收縮壓強烈降至 140 mm Hg 以下。證據顯示更積極的降壓並未改善預後,甚至在取栓後可能造成危害。
1. 治療靜脈血栓溶解治療(IVT)
黃金時間:發病 4.5 小時內。
藥物選擇:推薦 Tenecteplase(0.25 mg/kg,最大劑量 25 mg)或 Alteplase(0.9 mg/kg,最大劑量 90 mg)。
延長時間空窗(醒後中風或發病時間不明):對於發病 4.5 至 9 小時或醒後中風的患者,若經高階影像(如 MRI DWI-FLAIR 不匹配或灌流影像)評估有挽救空間,給予 IVT 是合理的。
2. 血管內動脈取栓術(EVT)
前循環大血管阻塞(0 至 6 小時): 針對內頸動脈或大腦中動脈 M1 段阻塞,發病 6 小時內,推薦進行 EVT。
前循環大血管阻塞(6 至 24 小時):符合 DAWN 或 DEFUSE-3 試驗標準(透過影像篩選出缺血半影區)的患者,推薦進行 EVT [7]。
大核心梗塞(ASPECTS 3 至 5 分):發病 24 小時內,即使梗塞範圍較大(ASPECTS 3 至 5 分),若符合特定條件,進行 EVT 仍是推薦或合理的。
後循環(基底動脈):發病 24 小時內,NIHSS 大於等於 10 分者,推薦進行 EVT 。
3. 一般支持性照護
血壓控制:
IVT 治療前:血壓需控制在小於 185/110 mm Hg。 I
IVT 或 EVT 治療後:血壓應維持在小於 180/105 mm Hg 。
禁忌:成功再灌流後,前72小時內不應將收縮壓積極降至 140 mm Hg 以下,這被視為有害。
血糖控制:治療高血糖是合理的(目標 140 至 180 mg/dL),但不建議強化控制至 80 至 130 mg/dL。
抗血小板治療:
對於未接受 IVT 的輕微中風(NIHSS 小於等於 3)或高風險 TIA,應在 24 小時內開始雙重抗血小板治療(阿斯匹靈加 Clopidogrel)並持續 21 天。 對於未接受 IVT 的輕中度中風(NIHSS 小於等於 5)或高風險 TIA,若病因為動脈粥狀硬化,發病 24 至 72 小時內給予雙重抗血小板治療是合理的。
與先前指引的改變及不同點分析
1. 靜脈溶栓藥物的首選地位改變:
過去:Alteplase 是唯一的一線標準藥物。
現在2026: Tenecteplase (TNK) 與 Alteplase 同列為推薦藥物。多項大型試驗證實 TNK 的非劣效性及操作便利性,使其成為合理的替代方案。
2. 動脈取栓適應症的擴大(大核心梗塞)
過去:對於大範圍梗塞(ASPECTS 分數低,通常小於 6 分)的患者,EVT 的效益不明確,通常不建議或需極謹慎評估。
2026現在:基於新證據(如 SELECT2、ANGEL-ASPECT 等試驗),指引明確推薦或認為在發病24小時內對大核心梗塞(ASPECTS 3 至 5 分)患者進行 EVT 是合理的,這是一個重大的實務改變。
3. 後循環中風治療的明確化
過去:對於基底動脈阻塞的取栓建議較為保留,證據等級較低。
2026現在:基於近期試驗結果,對於發病 24 小時內的基底動脈阻塞,給予強烈的 Class 1 推薦。
4. 兒童中風治療的納入
過去:指引主要針對成人,兒童治療缺乏明確規範。
2026現在:新增專門針對兒童(含嬰兒及青少年)的評估與血管內治療建議。
5. 治療後血壓控制的修正(避免過度降壓)
過去:對於再灌流成功後的強化降壓(小於 140 mm Hg)可能持保留或中立態度。
2026現在:明確指出在血管再通後的前72小時內,將收縮壓積極降至 140 mm Hg以下是「有害的」(Class 3: Harm),不建議執行。
6. 到院前轉送策略的更新
過去:強調送至最近的溶栓醫院。
2026現在:承認在特定條件下(若當地系統無法快速轉診),直接將疑似大血管阻塞患者送往具備取栓能力的醫院(略過僅能溶栓的醫院)可能是合理的,並強調移動式中風急救車(MSU)的角色。