文/輔大醫院 器官移植及肝病治療中心主任 楊博智 醫師

肝臟是人體內最大的消化器官,也是人體內的營養加工廠,血流豐富,處理來自腸胃道的養份,轉變成人體生存所需要的各種物質。正常人,肝臟重量大約佔人體重的百分之二,其中,只要有大約30~40%的肝臟體積,就足夠應付正常人日常生理工作量,也就是說,一個正常的肝臟,可以承受約60~70%體積的肝臟切除,手術後不對對人體造成生命危害,但如果本身的肝功能不夠好,能承受的肝臟切除的體積百分比就會較小。肝臟手術,除了根治腫瘤癌症外,另一件最重要的事,就是要避免手術後發生肝功能不全的情況,否則手術後可能會有生命危險。以下針對肝臟手術三大要素,個別詳述。
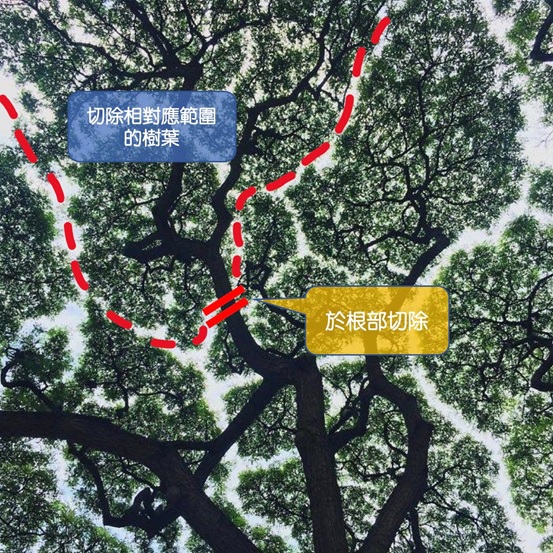
圖:切除血管、膽管,之於肝臟切除範圍,好比切除樹枝,就必須切除相對應範圍的樹葉。
第一,腫瘤因素。肝臟內佈滿大大小小的血管和膽管,如果腫瘤侵犯到這些血管或膽管,為了根治切除腫瘤的目的,這些血管、膽管就必須一併切除。而血管、膽管之於肝臟,就好比樹枝之於樹葉,如果樹枝折斷了,樹葉也留不住必須一起拿掉(附圖)。也就是說,如果腫瘤侵犯到的血管、膽管越靠近根部(越大條),要一併切除的肝臟體積範圍就越大,如果這個範圍超越人體能承受的最大肝臟切除體積,這時候就無法進行手術。因此,手術前,必須經由影像檢查,如:電腦斷層、核磁共振影像,仔細判斷腫瘤和肝內重要脈管的相對位置,來決定要切除的肝臟體積,判斷是否能安全進行手術。
第二,肝功能。大原則,肝功能越差,能承受切除的肝臟體積越小。肝腫瘤中的肝癌病人,通常伴隨有慢性肝炎和肝硬化,肝臟本身的功能就不是很好,而無法接受太大範圍的肝臟切除。在廣泛使用來評估術前肝功能的幕內標準(Makuuchi’s criteria),使用腹水是否有無、血中總膽紅素數值、以及靛青綠15分鐘殘留率(Indocyanine green 15 minutes retention rate),來判斷肝臟能承受切除的範圍大小,近年來,也有合併殘肝體積的電腦計算,以及肝臟放射線檢查,更精準判斷肝臟能承受的切除體積,將手術後發生肝臟功能不全的狀況,降至更低。
第三,身體整體狀況。通過前兩項腫瘤因素、肝功能因素的檢驗,這時腫瘤可以說是可切除(resectable),但是並不一定是可以手術(operable),因為還要考量病患整體的身體狀況,包括日常的行動力、心肺功能、營養狀況等,如果是一天臥床時間超過一半的人,一般就不建議接受手術,因為即使手術成功切除腫瘤,手術後肝功能也夠用,但是病患還是無法從手術中恢復,最終造成生命危險。
腫瘤、肝功能、身體整體狀況,肝臟手術前三大評估要素,缺一不可。然而即使三項因素都通過,還是有少數術後發生危險的可能。對於許多肝臟內惡性腫瘤,手術切除往往是病患唯一可能根治的機會,但在追求根治延長壽命的同時,也會有相對的風險。手術前,了解各項評估結果,配合醫師建議,接受最適合的治療,才能戰勝疾病。
楊博智醫師簡歷
現職:
輔大醫院 器官移植及肝病治療中心主任
輔大醫院 一般外科 主治醫師
台大醫院 一般外科 兼任主治醫師
學經歷:
台灣大學臨床醫學研究所博士班
台灣大學醫學系醫學士
台大醫院外科部總醫師
台大醫院新竹分院肝膽腸胃外科 主治醫師
日本東京大學醫學部附屬病院 肝膽胰及人工臟器移植外科 臨床修練醫師 (肝膽胰癌症專攻)
日本名古屋大學醫學部附屬病院 腫瘍外科 研究員(膽管癌專攻)