文/臺中榮總腎臟內科鍾牧圻醫師
68歲男性出現漸進性的雙下肢水腫至本院求診,同時併發呼吸困難、尿量減少、體重增加,診斷為急性腎損傷引發的全身水腫與肺部積水。同時被發現有大量的尿蛋白以及心臟衰竭,團隊使用心臟衰竭的用藥以及利尿劑,病患體重減少了14公斤症狀大幅好轉並順利出院。
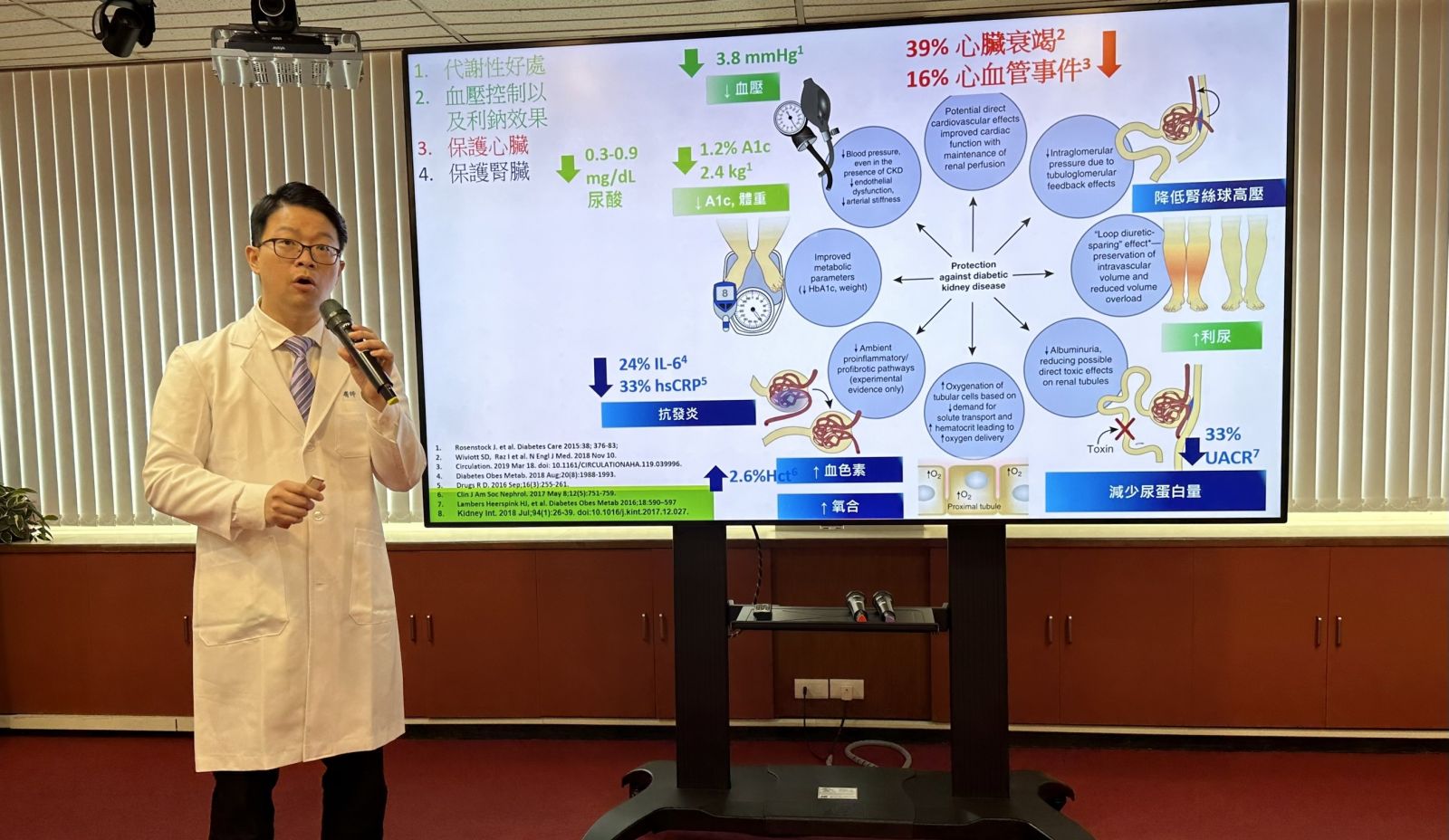
回顧他的過去病史,病患的糖尿病已經診斷四年,並且有慢性腎臟病,雖然血糖控制得當,但仍然出現急性腎損傷與心臟衰竭的併發症。經過醫師詳細說明後,給予病患開始使用第2 型鈉-葡萄糖共同轉運蛋白(SGLT2, Sodium glucose cotransporter 2)抑制劑,保護心腎功能。
臺灣末期腎病盛行率與發生率均明顯高出其他國家,不僅造成個人和家庭的沈重負擔,對社會的醫療照護成本和國家健保財務負擔也形成很大衝擊。
在諸多腎臟病的危險因子當中,糖尿病實為慢性腎病的最大風險因子,2017年全臺灣新發生透析患者主診斷為糖尿病的比率竟高達45.4%。在國家提供的初期慢性腎臟病醫療給付改善方案中,我們藉由達到血壓控制<130/80mmHg、HbA1c<7.0%、LDL<130 mg/dl、戒菸等措施可以改善後續的預後,但其中更為重要的是使用糖尿病新藥SGLT2抑制劑作為糖尿病治療的優先藥物,在臺灣腎臟醫學會發表的慢性腎臟病臨床診療指引中,高度建議此藥物使用有助於減少 GFR 下降,末期腎臟病發生和心臟腎臟相關的死亡。
中榮腎臟內科團隊利用臺灣健保資料庫進行此藥物全面廣泛的分析,在10萬多名糖尿病患者的資料中,使用此藥物的病患可以有效減少34%的急性腎損傷以及44%因急性腎損傷需要緊急透析的風險。進一步的分析發現,即使發生了急性腎損傷,使用此藥物的病患仍可以有效的減少未來產生嚴重慢性腎臟病的風險。
此重要的發現已經刊登於內科期刊排名前百分之十的世界性期刊(The Journalof the American Medical Association (JAMA) network open, IF:13.37)。糖糖尿病患者應該規則回診、按時服藥、將血壓血糖控制得當,搭配優良的糖尿病藥物,可以更好的讓病情獲得控制,能長長久久健康無虞的正常生活與工作。