好醫師新聞網專案中心/採訪報導
腦動脈瘤是一種極危險的神經重症疾病,平時病患可能沒有任何症狀,一旦腦動脈瘤破裂後造成蜘蛛膜下腔出血,其症狀可能包括短暫意識消失,頭部劇痛,頸部僵硬,嚴重甚至於昏迷或當場死亡。其中五分之一於未送達醫院即已死亡,送達醫院之病人當中亦有約三分之一的病患會因出血或其他合併症而死亡。即使第一次出血後狀況漸漸改善,若沒做徹底治療者約有三分之一病人會因再出血而死亡。因此腦動脈瘤又常被喻為腦部的不定時炸彈,隨時可能破裂而致命。台大醫院已經發展出腦動脈瘤的微創手術,降低手術中的風險並且增加預後,好發族群應該隨時注意自己的血壓,可降低發病機率。
台大醫院神經外科醫師黃博浩指出,腦動脈瘤並不是腫瘤,它只是因為動脈血管壁有缺陷變薄而凸出,而形成像一小瘤模樣,就稱之動脈瘤。腦血管動脈瘤容易發生於血管分叉處,成因是動脈血流不斷衝擊分叉處的血管壁,造成其管壁內之彈性膜的破壞,故其管壁破壞且變薄後形成動脈瘤。若病患血壓過高時,可能造成動脈瘤破裂與腦出血。
黃博浩說,腦動脈瘤的診斷主要是由電腦斷層診斷蜘蛛膜下腔出血,之後再接受腦血管攝影(斷層或傳統血管攝影)而發現腦動脈瘤。腦動脈瘤破裂後可能發生血管痙攣(通常發生在出血後的4-10天)、水腦或發燒,多數病患需要在加護病房接受藥物治療與神經監測。
上圖:腦動脈瘤之治療方式可分為兩種 (A) 開顱夾除(或鉗夾)手術,乃以動脈瘤夾夾除住動脈瘤 (B) 血管栓塞手術,乃利用鉑線圈栓塞動脈瘤
黃博浩醫師指出,腦動脈瘤的確切治療可分作開顱夾除(或鉗夾)手術(上圖A)與血管栓塞手術(上圖之B)。血管栓塞手術通常是由介入性神經放射科醫師執行,乃利用細小的導管經過動脈到達腦動脈瘤,再將一片片鉑線圈,置入腦動脈瘤中塞住動脈瘤以避免再出血。至於什麼是最好的治療就要看病人的神經學與健康狀況、動脈瘤的大小、特質與位置。治療的決定需要病患、家屬、神經外科與介入性神經放射科醫師充分的溝通與協調而後才能作出對病患最有利的治療。
黃博浩說,動脈瘤夾除手術對於腦部動脈瘤是常見的治療。開顱手術亦可分作傳統開顱術與微創經眉毛開顱術,兩者皆是在全身麻醉下完成。若是傳統開顱術,手術當天神經外科醫師會剃除部分的頭髮,一般由髮際後面下刀,從頭顱上取下一塊骨頭,露出腦組織。若是微創經眉毛開顱術則是在眼毛下刀,之後從頭顱上取下一小塊骨頭。往後的步驟在這兩種手術是類似的,神經外科醫師在找到腦動脈瘤前會小心翼翼地勾開腦組織,並在手術顯微鏡或內視鏡下小心的從正常的血管和腦部剝離出腦動脈瘤。直到醫師能看到腦動脈瘤並作適當的鉗夾,再用一個動脈瘤夾子夾住動脈瘤之基部,使血流無法再流進動脈瘤內腔,如此就不會有再出血之機會,最後再將骨頭固定回原來的位置,手術就算大功告成了。只是經眉毛開顱手術術後有九成病患會有眉毛上感覺喪失或麻的感覺,多為暫時性。永久性感覺喪失的機會低於12%。
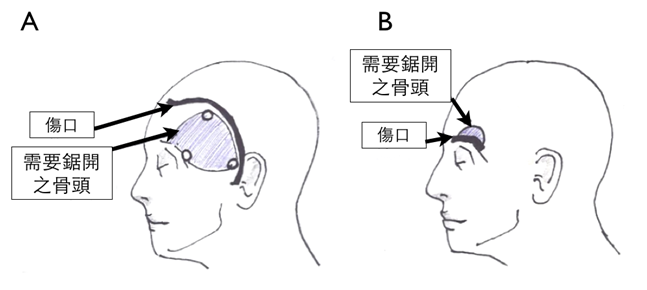
上圖(A) 傳統開顱術之傷口與須鋸開之骨頭範圍 (B) 經眉毛開顱術之傷口與須鋸開之骨頭範圍 (C) 傳統開顱術之手術傷口 (D) 經眉毛開顱術之手術傷口(經左側眉毛)
腦動脈瘤微創手術的優點是傷口小,手術時間短,失血量較少,病患恢復較快,住院時間縮短。但是黃博浩醫師也進一步指出,並非所有的腦部動脈瘤皆適合用此方式夾除。手術需要用到高階內視鏡儀器與微創動脈瘤手術器械。以往認為額竇發達的病患並不適合接受經眉毛開顱術,擔心會增高感染率。但台大神經外科醫師與整形外科醫師已利用內視鏡皮瓣手術方式已成功克服此難題。
黃博浩強調,致於風險問題,微創手術之風險與併發症基本上與傳統手術類似。病人的情況、血管瘤大小及血管瘤位置都是決定手術風險的因素,破裂後的動脈瘤之外科手術風險約10%至20%。若是較大、較深的血管瘤破裂的風險則可高達30%。在動脈瘤治療後幾天也可能會發生出血性或缺血性中風的情形。麻醉風險通常和年紀與心肺肝腎功能有關,手術前通常會諮詢麻醉科醫師之意見。手術本身之風險簡單來說包括出血,感染,與神經傷害。手術後若有再出血或嚴重缺血性腦中風之狀況可能需要接受另一次手術以清除血塊或減壓。輕微的感染通常只需以抗生素治療即可,但嚴重之感染(如腦膿瘍)可能需考慮手術清創。
基本上,需要接受再次手術之機率低於8-15%,多數乃因水腦症而需放置腦室腹腔引流管。因此種手術方式對正常腦部傷害較低,故神經傷害之比例比傳統開顱手術低。除此之外,任何腦神經外科手術皆有可能造成死亡,癱瘓與植物人的機會。